Page 38 - RECCMI_Abril_2020
P. 38
García-Aguinaga ML, Rodríguez-González CT, Sabado-Angngasing EJ, Velayos-Rubio R, González-González J.
Aspergilosis pulmonar invasiva en paciente con EPOC
siva (7 kg en 6 meses, 13% del peso global), astenia, anorexia, amiotrofia, su-
doración nocturna, febrícula diaria de hasta 37,5 ºC e infecciones respiratorias
recidivantes. Fue tratada con voriconazol durante 10 días al aislarse Aspergillus
fumigatus en esputo. Ingresó en junio y julio de 2019 por sobreinfección de
bronquiectasias por Pseudomonas aeruginosa, recibiendo varios ciclos de anti-
bióticos, el último con piperacilina-tazobactam y, posteriormente, amikacina y
ciprofloxacino, al alta con colistina inhalada.
Acudió a nuestro hospital en agosto de 2019 por aumento de su disnea ha-
bitual hasta ser de reposo, tos y expectoración verdosa oscura, dolor torácico
punzante ocasional y febrícula de hasta 37,8 ºC. A la exploración, caquéctica
(peso de 46 kg), afebril y eupneica, saturaciones de 92-96% con oxígeno suple-
mentario a 2 l/min, crepitantes y roncus en la base pulmonar derecha. Resto
de la exploración normal.
Pruebas complementarias
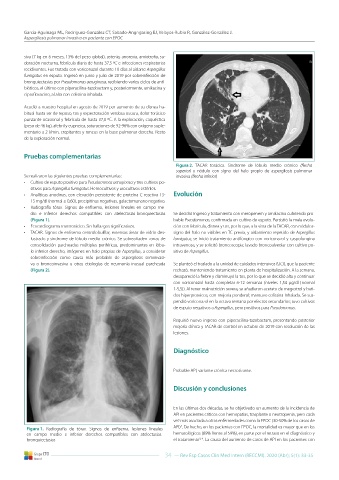
Figura 2. TACAR torácica. Síndrome de lóbulo medio crónico (flecha
superior) y nódulo con signo del halo propio de aspergilosis pulmonar
Se realizaron las siguientes pruebas complementarias: invasiva (flecha inferior)
• Cultivo de esputo positivo para Pseudomonas aeruginosa y tres cultivos po-
sitivos para Aspergillus fumigatus. Hemocultivos y urocultivos estériles.
• Analíticas anodinas, con elevación persistente de proteína C reactiva 13- Evolución
15 mg/dl (normal ≤ 0,60), precipitinas negativas, galactomanano negativo.
• Radiografía tórax. Signos de enfisema, lesiones lineales en campo me-
dio e inferior derechos compatibles con atelectasias-bronquiectasias Se decidió ingreso y tratamiento con meropenem y amikacina cubriendo pro-
(Figura 1). bable Pseudomonas, confirmada en cultivo de esputo. Persistió la mala evolu-
• Ecocardiograma transtorácico. Sin hallazgos significativos. ción con febrícula, disnea y tos, por lo que, a la vista de la TACAR, con nódulos-
• TACAR. Signos de enfisema centrolobulillar, extensas áreas de vidrio des- signo del halo no visibles en TC previa, y aislamiento repetido de Aspergillus
lustrado y síndrome de lóbulo medio crónico. Se sobreañaden zonas de fumigatus, se inició tratamiento antifúngico con voriconazol y caspofungina
consolidación parcheadas múltiples periféricas, predominantes en lóbu- intravenosa, y se solicitó broncoscopia: lavado broncoalveolar con cultivo po-
lo inferior derecho, imágenes en halo propias de Aspergillus, a considerar sitivo de Aspergillus.
sobreinfección como causa más probable de aspergilosis semiinvasi-
va o broncoinvasiva u otras etiologías de neumonía inusual parcheada Se planteó el traslado a la unidad de cuidados intensivos (UCI), que la paciente
(Figura 2). rechazó, manteniendo tratamiento en planta de hospitalización. A la semana,
desapareció la fiebre y disminuyó la tos, por lo que se decidió alta y continuar
con voriconazol hasta completar 6-12 semanas (niveles 1,54 µg/dl [normal
1-5,5]). Al tener malnutrición severa, se añadieron acetato de megestrol y bati-
dos hiperproteicos, con mejoría ponderal; mantuvo colistina inhalada. Se sus-
pendió voriconazol en la octava semana por efectos secundarios; tuvo cultivos
de esputo negativos a Aspergillus, pero positivos para Pseudomonas.
Requirió nuevo ingreso con piperacilina-tazobactam, presentando posterior
mejoría clínica y TACAR de control en octubre de 2019 con resolución de las
lesiones.
Diagnóstico
Probable API, variante crónica necrotizante.
Discusión y conclusiones
En las últimas dos décadas, se ha objetivado un aumento de la incidencia de
API en pacientes críticos con hemopatías, trasplante o neutropenia, pero cada
vez más asociada a otras enfermedades como la EPOC (30-50% de los casos de
2
Figura 1. Radiografía de tórax. Signos de enfisema, lesiones lineales API) . De hecho, en los pacientes con EPOC, la mortalidad es mayor que en los
en campo medio e inferior derechos compatibles con atelectasias- hematológicos (89% frente al 59%), en parte por el retraso en el diagnóstico y
3, 4
bronquiectasias el tratamiento . La causa del aumento de casos de API en los pacientes con
34 Rev Esp Casos Clin Med Intern (RECCMI). 2020 (Abr); 5(1): 33-35