Page 30 - 12_2019
P. 30
de Ybarra-Falcón MC, Cabezón-Villalba G, García-Gómez M, López-Díaz J, San Román-Calvar JA.
Miocarditis extensa en una granulomatosis con poliangeítis (Wegener)
En la exploración física presentó presión arterial 150/80 mmHg, frecuencia Dado que los hallazgos eran simétricos y bilaterales, se consideraba como
cardíaca 140 lpm, frecuencia respiratoria 27 rpm, temperatura 38,1 °C y satu- primera posibilidad proceso inflamatorio o infeccioso, aunque no se podía
ración de oxígeno basal 96%. No ingurgitación yugular. Auscultación pulmo- descartar una causa neoplásica.
nar: murmullo vesicular conservado, sibilancias difusas, escasos crepitantes
bibasales. Auscultación cardíaca rítmica, sin soplos. Extremidades inferiores
sin edemas. Evolución
Pruebas complementarias A su llegada, se instauró tratamiento con corticoides intravenosos y diuré-
ticos, con mejoría del trabajo respiratorio. La paciente ingresó en la unidad
coronaria, con la sospecha de miocarditis aguda, para vigilancia eléctrica,
Los resultados de las pruebas complementarias fueron los siguientes: seriación enzimática y realización de pruebas necesarias para confirmar el
• Ecocardiograma. Se apreciaban dimensiones normales de las cavidades diagnóstico. Se realizó resonancia magnética cardíaca que evidenció una
cardíacas, hipocinesia basal y media, y función sistólica global ligeramente disfunción sistólica severa del ventrículo izquierdo (34%) y del ventrícu-
deprimida. lo derecho. Además, existían varios focos de realce tardío subepicárdico,
• Analítica. Destacaba troponina Ths de 684 pg/ml (0-14 pg/ml), NT-proBNP compatible con miocarditis aguda extensa. Se solicitó un frotis faringoa-
7.367 pg/ml (0-125 pg/ml), PCR 326 mg/l (1-5 mg/l), procalcitonina 0,17 migdalar, en el que creció un Bocavirus. Se optimizó el tratamiento de la
ng/ml (0-0,5 ng/ml). disfunción ventricular y se decidió continuar el estudio de las lesiones pul-
• Coagulación. Destacaba dímero D 2.690 ng/ml. monares.
• Gasometría venosa. Objetivaba pH 7,4; PaCO 32 mmHg, HCO 28 mEq/l.
2 3
• Hemograma. Función renal e iones plasmáticos se encontraban dentro de
la normalidad. Diagnóstico
• Electrocardiograma (Figura 1). Mostraba ritmo sinusal a 140 lpm, PR 140 ms,
QRS estrecho, eje desviado a la derecha, sin alteraciones de la repolariza-
ción. Previo al ingreso, refería un cuadro de 2 meses de evolución de taponamien-
• Radiografía de tórax. No mostró redistribución vascular ni patología pleu- to nasal, rinorrea sanguinolenta y ocasionalmente costras sanguinolentas.
ropulmonar aguda. Se obtuvo una biopsia de los pólipos rinosinusales. La anatomía patológica
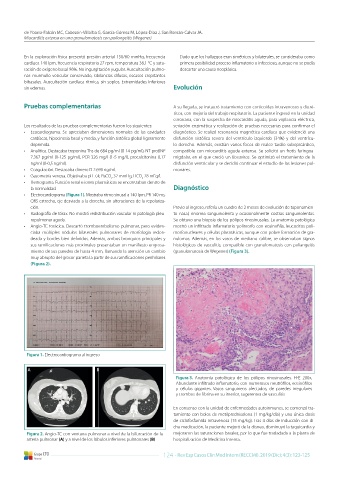
• Angio-TC torácica. Descartó tromboembolismo pulmonar, pero eviden- mostró un infiltrado inflamatorio polimorfo con eosinofilia, leucocitos poli-
ciaba múltiples nódulos bilaterales pulmonares de morfología redon- morfonucleares y células plasmáticas, aunque con pobre formación de gra-
deada y bordes bien definidos. Además, ambos bronquios principales y nulomas. Además, en los vasos de mediano calibre, se observaban signos
sus ramificaciones más proximales presentaban un manifiesto engrosa- histológicos de vasculitis, compatible con granulomatosis con poliangeítis
miento de sus paredes de hasta 4 mm, llamando la atención un cambio (granulomatosis de Wegener) (Figura 3).
muy abrupto del grosor parietal a partir de sus ramificaciones perihiliares
(Figura 2).
Figura 1. Electrocardiograma al ingreso
A B
Figura 3. Anatomía patológica de los pólipos rinosinusales. H-E 200x.
Abundante infiltrado inflamatorio, con numerosos neutrófilos, eosinófilos
y células gigantes. Vasos sanguíneos afectados, de paredes irregulares
y trombos de fibrina en su interior, sugerentes de vasculitis
En consenso con la unidad de enfermedades autoinmunes, se comenzó tra-
tamiento con bolos de metilprednisolona (1 mg/kg/día) y una única dosis
de ciclofosfamida intravenosa (15 mg/kg). Tras 4 días de inducción con di-
cha medicación, la paciente mejoró de la disnea, disminuyó la taquicardia y
Figura 2. Angio-TC con ventana pulmonar a nivel de la bifurcación de la mejoraron las saturaciones basales, por lo que fue trasladada a la planta de
arteria pulmonar (A) y a nivel de los lóbulos inferiores pulmonares (B) hospitalización de Medicina Interna.
124 Rev Esp Casos Clin Med Intern (RECCMI). 2019 (Dic); 4(3): 123-125